Infecções correspondem a 75% das mortes após a fase de ressuscitação. (ISBI PRACTICE GUIDELINES COMMITTEE, 2018).
Assim, para prevenção e controle de infecções no paciente grande queimado são recomendadas, primeiramente, algumas medidas gerais de tratamento, como a prevenção da hipotermia, a reposição volêmica adequada, o suporte nutricional, a fisioterapia respiratória, a indicação correta de intubação traqueal, o uso racional de cateteres e desbridamento e cobertura assim que possível. Ainda, recomendam-se boas práticas quanto à higienização das mãos e o uso de equipamentos de proteção universal. (CHILE, 2016).
Algumas recomendações são feitas especificamente para a prevenção de pneumonia ou pneumonia associada a ventilação mecânica (PAVM), infecção do trato urinário (ITU), infecções primárias da corrente sanguínea (IPCS) e infecção da corrente sanguínea associada ao cateter venoso central (IPCS-CVC) (Quadro 8). (ISBI PRACTICE GUIDELINES COMMITTEE, 2018).
Quadro 8: Recomendações para prevenção de infecções no paciente queimado
| Foco de Infecção | Recomendações para Prevenção |
|---|---|
| PAVM | Monitorar pacientes em VM com LI ou SCQ maior de 15% a 20%, (risco aumentado pela imunossupressão induzida por queimaduras maiores que 20% de extensão e pelas alterações induzidas pela LI) Aderir a bundles para prevenção de PAVM (elevação da cabeceira a 30º, higiene oral com clorexidina e redução da sedação). |
| ITU | Inserir cateter vesical de demora (CVD) somente com as devidas indicações (monitorização do débito urinário durante a fase de ressuscitação em pacientes com perspectiva de infusão de grandes volumes, medida do débito urinário em pacientes críticos, necessidade de controle do débito urinário no período intraoperatório ou na vigência de incontinência urinária com enxertos em fase de cicatrização) Manter CVD pelo tempo mínimo necessário. Considerar a utilização de coletor masculino ou fraldas como alternativas. Utilizar técnica asséptica para inserção de CVD. Manter em sistema fechado atentando para desobstrução do fluxo. Substituir CVD com técnica asséptica em caso de desconexão ou vazamento. Trocar CVD conforme critérios clínicos como infecção, não em intervalos fixos. |
| IPCS/ IPCS-CVC | Selecionar o cateter mais adequado à terapêutica instituída. Inserir cateteres em pele íntegra, preferencialmente longe de áreas queimadas, para evitar contaminação (após suporte inicial). Utilizar cateteres e curativos impregnados com antimicrobianos quando disponível. Aderir a bundle de inserção de cateter venoso central (higienização das mãos, uso de barreira máxima, preparo da pele e critérios para remoção). |
Fonte: elaborado pela autora
Infecção da ferida
A ferida constitui um dos principais focos de sepse, impactando na morbidade, no tempo de internação hospitalar, no tempo de ventilação mecânica e nos custos do tratamento.
Inicialmente limpas, as queimaduras tornam-se contaminadas em 48 horas, e em cinco dias são colonizadas pela microbiota da pele, do trato gastrintestinal e das vias aéreas superiores, assim como por microrganismos presentes no ambiente hospitalar.
Embora o padrão-ouro para diagnóstico de infecção invasiva da queimadura seja por cultura do tecido associada à biópsia de pele, em locais com recursos limitados, onde esses recursos não estarão disponíveis, o diagnóstico será clínico.
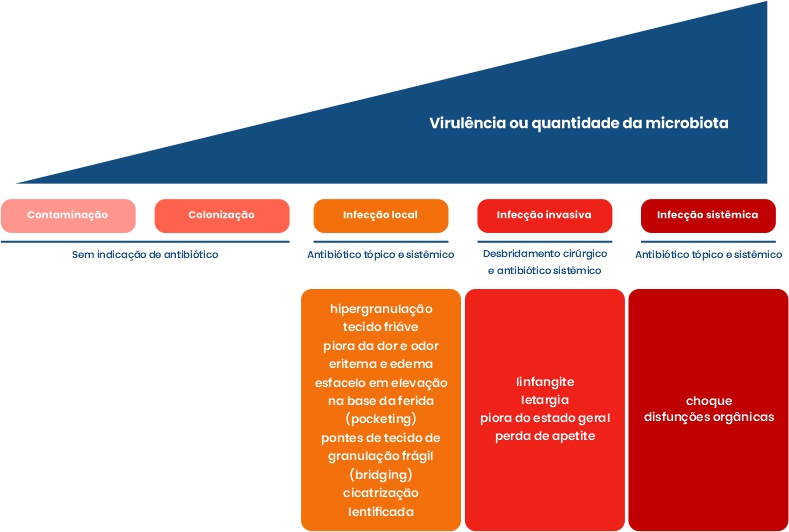
Considera-se infecção local aquela restrita à ferida, sem invadir a pele não queimada, enquanto a infecção invasiva caracteriza-se pelo comprometimento de estruturas adjacentes à queimadura, apresentando repercussões locais e sistêmicas. (ISBI PRACTICE GUIDELINES COMMITTEE, 2018).
Os sinais sugestivos de infecção local e infecção invasiva e as respectivas medidas terapêuticas estão descritas na Figura 20. (ISBI PRACTICE GUIDELINES COMMITTEE, 2018).
Figura 20: Continuum da infecção da queimadura, sinais e tratamento preconizado.
Medidas para a redução do risco de infecção da queimadura
adesão a medidas de bloqueio epidemiológico conforme orientação de serviço de controle de infecção, como leito de isolamento (com fluxo laminar, se possível);
higienização de mãos;
uso de equipamentos de proteção (como luvas e aventais). (ISBI PRACTICE GUIDELINES COMMITTEE, 2018; PINHO et al., 2016);
Antibioticoterapia tópica ou sistêmica profilática, não reduz o risco de infecção da ferida, pneumonia ou sepse, e pode, ainda, aumentar a incidência de germes multirresistentes. (CHILE, 2016; EUROPEAN BURN ASSOCIATION, 2017; ISBI PRACTICE GUIDELINES COMMITTEE, 2018; LEGRAND et al., 2020; YASTI, 2015; YOSHINO et al., 2016)
Principais Cuidados de Enfermagem Sugeridos
Aderir a bundles de prevenção de PAVM e ITU, a boas práticas e ao uso racional de cateteres.
Aderir a medidas de bloqueio epidemiológico.
Atentar para sinais de infecção local ou invasiva das queimaduras, como piora do aspecto das lesões e do estado geral do paciente.
Referências
CHILE, Ministerio de Salud. Guías clínicas AUGE: gran quemado. Guías clínicas AUGE: gran quemado, [Santiago], p. 109–109, 2016.
EUROPEAN BURN ASSOCIATION (org.). European practice guidelines for burn care: Minimum level of burn care provision in Europe. [Barcelona]: European Burns Association, 2017. Disponível em: doi.org. Acesso em: 9 jun. 2020.
ISBI Practice Guidelines for Burn Care, Part 2. Burns: Journal of the International Society for Burn Injuries, [Floresville], v. 44, n. 7, p. 1617–1706, 2018. Disponível em: doi.org
LEGRAND, Matthieu et al. Management of severe thermal burns in the acute phase in adults and children. Anaesthesia Critical Care & Pain Medicine, [S. l.], v. 39, n. 2, p. 253–267, 2020. Disponível em: doi.org
PINHO, Fabiana Minati de et al. Guideline das ações no cuidado de enfermagem ao paciente adulto queimado. Rev. bras. queimaduras, [Goiânia], p. 13–23, 2016 a.
YASTI, Ahmet Cınar et al. Guideline and Treatment Algorithm for Burn Injuries. Turkish Journal of Trauma and Emergency Surgery, [Istambul], 2015. Disponível em: doi.org. Acesso em: 9 maio. 2020.
YOSHINO, Yuichiro et al. The wound/burn guidelines – 6: Guidelines for the management of burns. The Journal of Dermatology, [Medford]], v. 43, n. 9, p. 989–1010, 2016. Disponível em: doi.org

